چهارچوب بدن و شبکه ی متشکل از عضلات، تاندون ها (زردپیها) و لیگامان (رباط ها) برای حمایت از وزن بدن در طول فعالیت های آن طراحی شده است.
مشکلات دستگاه اسکلتی در خانم ها
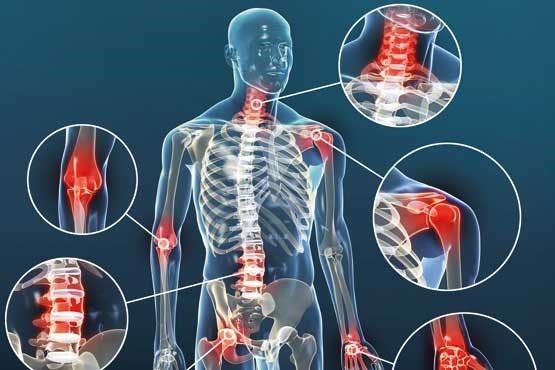
التهاب مفصل (آرتریت Arthritis) عبارت است از التهاب بافت های اطراف مفصل و با تورم، سفتی، قرمزی و اختلال عملکرد مفصل همراه است.گاهی از واژه ی روماتیسم (Rheumatism) برای این اختلال استفاده می شود ولی این واژه را نمی توان از نظر پزشکی، شناخته شده دانست.
علل مستقیم التهاب مفصلی عبارتند از: عفونت میکروبی یا ویروسی، تغییرات تحلیلبرنده مرتبط با سن و اختلالات متابولیسم بدن یا دستگاه ایمنی. تمام مفاصل بدن، اعم از مفاصل بزرگ، مانند مفصل ران، زانوها و شانه ها و مفاصل کوچک، از جمله مفاصل دست ها و پاها آسیب پذیرند. دو نوع شایع تر التهاب مفصلی عبارتند از استئوآرتریت (التهابی استخوانی مفصلی که به آن «آرتروز» هم گفته می شود) و آرتریت روماتویید.
بعضی از انواع آرتریت، ارثی هستند ولی ژن های مسئول آنها هنوز به طور کامل مشخص نشده است. به عنوان مثال، آرتریت روماتویید در بعضی از افراد فامیل دیده می شود و ارتباط ارثی پرقدرتی میان نقرس و آرتریت پسوریازیسی وجود دارد. در مورد آرتروز، عدم فعالیت و افزایش وزن، عوامل مستعدکننده ی بیماری به شمار می آیند.
آرتروز در اثر تخریب مفاصل ایجاد می شود و اغلب با افزایش سن بروز می کند ولی ممکن است در هر سنی تظاهر یابد و در اثر آسیب های عودکننده ی مفصلی تسریع شود. نشانه های بیماری معمولاً در میان سالی آغاز می شود و بیماری در زنان شایع تر از مردان است. بیشترین مفاصلی که مبتلا می شوند، مفاصل ران، (لگن)، زانوها و دست ها هستند.
اکثر افراد تا سن 70 سالگی به درجاتی از آرتروز مبتلا می شوند. روند پیشرفت آرتروز، آهسته و یکنواخت است. غضروف بین استخوان ها به تدریج از بین می رود و سرانجام این استخوان ها در تماس مستقیم با یکدیگر قرار می گیرند. درد و سفتی مفاصل ایجاد می شود و حرکت طبیعی آنها محدودیت پیدا می کند. در موارد شدید آرتروز، مفصل تغییر شکل می دهد. در مراحل اولیه، انجام ورزش برای متحرک نگاه داشتن مفاصل، و در صورت لزوم، کاهش وزن به منظور آهسته تر کردن سرعت پیشرفت بیماری توصیه می شود. در مراحل نسبتاً شدیدتر با استفاده از مسکن ها و داروهای ضد التهاب غیر استروییدی، مانند ایبوپروفن می توان درد و التهاب را کاهش داد. فیزیوتراپی و در بعضی موارد، استفاده از عصا و سایر وسایل کمکی ممکن است توصیه شود. در صورت تداخل درد با عملکرد فرد، می توان از جراحی به وسیله ارتوپد به منظور جایگزین سازی کمک گرفت.
نقرس، نوعی بیماری مفصلی است که در آن، بلورهای مونوسدیم اورات در مفصل جمع می شوند و درد و التهاب ایجاد می کنند. در این بیماران مقدار دفع اسید اوریک، کاهش، یا مقدار ترکیب آن افزایش پیدا می کند. در بیماری نقرس کاذب، جنس بلورها از کلسیم پیروفسفات است و این بیماری، اغلب در ارتباط با اختلالات غدد درون ریز مانند تیرویید و پاراتیرویید ایجاد می شود. نقرس در آقایان، شایع تر است و در خانم ها به ندرت پیش از یائسگی بروز می کند. معمولاً در نقرس، مفاصل انتهاهای تحتانی بدن، شامل انگشتان پا، زانوها و پاها مبتلا می شوند. نقرس کاذب، پس از یائسگی روی می دهد و بیش از همه زانوها را گرفتار می کند ولی ممکن است در مچ دست و آرنج نیز ایجاد شود. عوامل زمینه ساز نقرس یا نقرس کاذب عبارتند از ضربه، جراحی (سه روز پس از عمل جراحی ممکن است نقرس یا نقرس کاذب بروز کند)، بعضی بیماری های مهم، گرسنه بودن طولانی، عفونت یا مصرف الکل. علایم بیماری عبارتند از تورم مفصلی سریع، درد و حساسیت شدید مفصل که معمولاً فقط در یک مفصل بروز می کند.
در حمله ی اولیه بیماری، برای درمان درد از داروهای ضدالتهاب غیراستروییدی، تزریق کورتون در داخل مفصل یا مصرف کورتون خوراکی استفاده می شود. برای پیشگیری از عود بیماری، درمان های خاص به وسیله پزشک تجویز می شود.
آرتریت روماتویید، نوعی التهاب مفصلی است که در خانم ها شیوع بیشتری دارد و اگرچه علت آن ناشناخته است به نظر می رسد در اثر حمله ی سلول های بدن به بافت های خودش یا در اثر عفونت ایجاد می شود.
بیشترین سن ابتلا به این بیماری 35 تا 45 سالگی است ولی زنان بالای 65 سال نیز می توانند دچار آن شوند.
دیگر علت احتمالی آرتریت روماتویید، وجود استعداد ژنتیکی است. نخستین علایم بیماری هنگامی تظاهر می یابد که غشاهای سینوویال ظریف مفروش کننده مفاصل ملتهب می شوند و شروع به ضخیم شدن می کنند. با گذشت زمان، غضروف و سپس، مقداری از استخوان، تخریب و غلاف تاندون های عضلات اطراف آنها نیز ضخیم و ملتهب می شود. در نتیجه درد، سفتی و تورم مفاصل و کاهش تحرک بروز می کند. حدود 10 درصد مبتلایان به این بیماری دچار معلولیت می شوند. مفاصلی که به طور شایع مبتلا می شوند عبارتند از مچ دست ها، بندهای انگشتان و مهره ها ولی در هریک از مفاصل دیگر نیز ممکن است آرتریت روماتویید بروز کند. این بیماری می تواند اعضای دیگر بدن مانند قلب، ریه ها و بافت همبند را مبتلا سازد. درمان قطعی برای آرتریت روماتویید وجود ندارد ولی می توان پیشرفت های بیماری را به تاخیر انداخت و نشانه های آن را کاهش داد. ممکن است آرتریت روماتویید تحت برخی شرایط، مانند بارداری فروکش کند. برای تسکین درد و التهاب، از داروهای ضدالتهاب غیر استروییدی و دوز پایین کورتون استفاده می شود. فیزیوتراپی و تمرین های تقویت کننده و فرم دهنده به بهبود حرکت بیمار کمک می کنند.
داروهای جدید موجب آهسته کردن روند پیشرفت بیماری و حفظ عملکرد مفصل می شوند. این داروها عبارتند از: متوترکسات، سولفاسالازین، آزاتیوپرین، پنی سیلامین، لفلونومید و هیدروکسی کلوکین. در صورت وجود تغییر شکل مفصلی می توان از عمل جراحی استفاده کرد.
بیماری لوپوس ارتیماتوی سیستمیک، نوعی اختلاف خودایمنی ایجادکننده ی التهاب در دستگاه ها یا بافت های بدن است به ویژه پوست، صورت، مغز و کلیه ها و مفاصل را گرفتار می کند. علت بیماری مشخص نیست ولی عوامل ژنتیکی، محیطی و هورمونی را در ایجاد آن دخیل می دانند. این بیماری در خانم ها 8 برابر شایع تر از آقایان است و معمولاً نشانه های آن در 15 تا 40 سالگی بروز می کند. درمان بیماری، شبیه درمان آرتریت روماتویید است. لوپوس موجب تغییر شکل مفصلی نمی شود. از داروهای ضدالتهابی غیراستروییدی، هیدروکسی کلروکین، کورتون ها، داروهای سرکوبگر ایمنی و گاهی شیمی درمانی برای از بین بردن نشانه های بیماری (شامل التهاب مفصلی، بثورات پوستی، بیماری کلیوی و بیماری دستگاه عصبی) استفاده می شود.
کمردرد، ممکن است در اثر به دام افتادن عصب سیاتیک، (طویل ترین عصب بدن) یا تحت فشار قرار گرفتن آن در مقابل مهره (مثلاً در دوران بارداری)روی دهد. معمولاً درد ناشی از عصب سیاتیک در ناحیه ی باسن یا پشت ساق احساس می شود. فشرده شدن مهره ها بر روی خود نیز می تواند درد شبیه به سیاتیک ایجاد کند. این مشکل، اغلب در نتیجه ی پوکی استخوان شدید یا نازک شدن استخوان بروز می کند.
ممکن است کمردرد، «راجعه» باشد یعنی علت آن در منطقه ی دیگری از بدن باشد. این نوع کمردردها ممکن است ناشی از مشکلات شکمی، قفسه سینه ای یا تناسلی باشند.
تحت فشار خیلی شدید، مرکز دیسک بین مهره ای از داخل پوشش خود بیرون می زند و بر روی عصب فشار وارد می آورد و درد بیرون زدگی یا لغزش دیسک را ایجاد می کند.
ممکن است محتویات آبکی دیسک با افزایش سن کاهش پیدا کند و باعث چروکیدگی و کاهش قابلیت انعطاف پذیری دیسک و ایجاد درد شود.
هنگام بروز کمردرد شدید نکته بسیار مهم، متوقف کردن کار و دراز کشیدن به پشت بر روی بستر یا زمین است. با این کار، بلافاصله استرس از روی مهره ها برداشته می شود. در این حالت سعی کنید به آرام سازی ذهنی و بدنی خود بپردازید. می توانید زانوهای خود را خم کنید ولی پاها را به طور صاف بر روی زمین نگه دارید و بازوها را در دو طرف بدن قرار دهید.
اگر همچنان درد احساس می کنید یا درد، در حال دراز کشیدن به پشت به ساق ها تیر می کشد، به پهلو بچرخید و ساق ها را خم کنید و سر را بر روی یک بازوی خود یا روی بالش قرار دهید. می توانید بالش یا کوسنی را نیز در بین زانوهایتان قرار دهید.
گردن، نقش مهمی در نگاه داشتن سر، کمک به حفظ وضعیت مناسب بدن، و محافظت از بخش فوقانی و آسیب پذیر مهره ها که به مغز مرتبط است دارد. گردن ممکن است دچار مشکلات حاد، موقتی یا مزمن شود. کشش عضلانی، شایع ترین علت درد مزمن گردن است و در اثر استرس یا بد بودن وضعیت بدن ایجاد می شود. معمولاً درد حاد گردن از عضلاتی که برای محافظت از مفصل دچار اسپاسم می شوند منشأ می گیرد.
به دنبال احساس «قفل شدگی گردن»، اغلب درد عمیقی بروزمی کند و در صورت به دام افتادن عصب، گزگز قسمت پایین اندام حرکتی ایجاد می شود. این وضعیت ممکن است در اثر سن بالا، ضربه یا کشش عضلانی مزمن بروز نماید.
تغییر وضعیت بدن در دوران بارداری نیز می تواند موجب ردر گردن شود. بی حرکت کردن با استفاده از گردن بند طبی، مصرف شل کننده عضلانی و داروهای ضد التهاب غیراستروییدی و ماساژدرمانی می تواند موجب بهبود درد شود. در صورت موجود نبودن شواهد درگیری عصبیف می توان از کایروپراکتیک (دست درمانی)، دستکاری استئوپاتیک و طب سوزنی استفاده کرد. در موارد شدید، تزریق کورتون به داخل مفاصل و رباط ها توصیه می شود.
شانه ها ممکن است در اثر ساختمان آناتومیک مخصوص خود دچار ضعف شوند. هر نوع آسیب عضلات روتاتور کاف منجر به التهاب کپسول مفصلی یا تاندون می شود. در صورت ضخیم شدن کپسول مفصلی، اغلب درد شدید در هنگام حرکت دادن شانه، در مسیر پایین بازو ایجاد می شود. این اختلال در افراد مبتلا به دیابت نوع 1 دیده می شود ولی در اثر عدم استفاده از مفصل به دلیل وجود درد، آرتروز یا آویزان کردن دست به گردن نیز بروز می کند. کاهش انعطاف پذیری مفصل شانه بیشتر در بالای 50 سالگی ایجاد می شود و بعضی از پژوهشگران، آن را ناشی از افزایش سن دانسته اند. اما این مشکل ممکناست نتیجه ی مستقیم آسیب حاد، مانند به زمین افتادن یا کشش های مکرر عضلات (به عنوان مثال در اثر حمل اشیای سنگین) باشد. برای درمان از برنامه ی کشش پیشرونده همراه با گرم کردن ناحیه وتچویز داروهای ضد التهاب غیراستروییدی استفاده می شود. تزریق کورتون در مفصل، فیزیوتراپی، کشش آرام و تمرین های کششی می توانند موثر واقع شوند. در موارد شدید ممکن است از دستکاری عضلات و تاندون ها، تحت بی هوشی عمومی، به منظور افزایش تحرک و حذف چسبندگی تاندون ها استفاده شود. در بعضی از موارد خیلی شدید باید از جراحی استفاده نمود که خود این کار ممکن است مشکلات دیگری را به دنبال داشته باشد.
التهاب، آسیب و درد دست و مچ دست ممکن است در اثر قرار داشتن درازمدت آنها در حالت غیرطبیعی یا انجام کار مکرر ایجاد شود. تایپ کردن و انجام کارهای ظریف با دست از شغل هایی هستند که می توانند موجب بروز این اشکالات شوند. به این اختلال، سندروم استفاده بیش از حد یا آسیب کششی مکرر گفته می شود.
دو مشکل شایع عبارتند از: تنوسینوویت و سندروم مجرای مچ دستی. در تنوسینوویت، تاندون های ساعد یا غلاف های محافظ آنها متورم می شوند و نمی توانند به آسانی بر روی یکدیگر بلغزند. در سندروم مجرای مچ دستی، اعصاب در مسیر عبور از مچ، تحت فشار قرار می گیرد. درمان معمول عبارت است از بی حرکت کردن مفصل به وسیله ی آتل برای مدت چند هفته و تزریق کورتون، و به دنبال آن، فیزیوتراپی به منظور به حرکت درآوردن تدریجی عضو و برقرارسازی جریان خون ناحیه انجام می شود و در بعضی موارد، عمل جراحی ضرورت پیدا می کند. تشخیص علایم بیماری اهمیت دارد. مجرا (تونل) مچ دستی به وسیله ردیف اول استخوانهای مچ دست و رباطی به نام طناب خم کننده (فلکسور رتیناکولوم) که از روی این استخوان ها و از بین آنها عبور می کند ساخته می شود. عصب میانی که به انگشت شست، انگشت اشاره و انگشت میانی دست و نیز به سطحی از انگشت چهارم که در طرف انگشت شست قرار دارد عصب می دهد همراه با تاندون های عضلات مختلف از این مجرا عبور می کند. در سندروم تونل مچ دستی، این عصب تحت فشار قرار می گیرد و موجب بروز درد همراه با کرختی در دست می شود که اغلب در هنگام شب یا در زمان بیدار شدن از خواب روی می دهد. نگه داشتن سوزن یا قلم در دست به دلیل از بین رفتن ظرافت عصبی دشوار می شود و انگشتان دست (به استثنای انگشت کوچک) سوزن سوزن می شوند و گاهی در هنگام فشار دادن انگشت شست به انگشت کوچک، درد در بازو به وجود می آید. ماساژ یا تکان دادن دست می تواند موجب تسکین شود.
سندروم تونل مچ دستی اغلب علت قابل تشخیصی ندارد و ممکن است در دوران بارداری و در افراد مبتلا به اختلال التهابی خودایمنی مانند آرتریت روماتویید نیز دیده شود.
پوکی استخوان (استئوپورز)، اختلالی اسکلتی و وابسته به هورمون است که معمولاً در مچ دست، مهره ها و مفصل لگن زنان یائسه ایجاد می شود.
نازک شدن استخوان موجب شکنندگی آنها و افزایش خطر شکستگی می شود و اغلب، پوکی استخوان ها تنها بعد از شکستن آنها تشخیص داده می شود. ترمیم شکستگی استخوان های مبتلا به پوکی استخوان های مبتلا به پوکی بیش از معمول طول می کشد و با خطر عفونت و تغییر شکل همراه است و ممکن است به معلولیت و مرگ منجر شود. تخمین زده شده است که حدود 20 درصد از زنان مسنی که دچار شکستگی مفصل ران می شوند در اثر عوارض ناشی از آن فوت می کنند و نیمی از زنانی که پس از شکستگی مزبور زنده می مانند دچار معلولیت می شوند.
مصرف غذاهای حاوی کلسیم، مثل شیر، تخم مرغ، پنیر، نان، سبزیجات دارای رنگ سبز، کنسرو ماهی های دارای استخوان (مثل ساردین و سالمون)، مغز بادام و بادام زمینی و در صورت عدم امکان مصرف مقدار کافی این غذاها، خوردن روزانه تا 1500 میلی گرم مکمل کلسیم به پیشگیری از پوکی استخوان کمک می کند.
مصرف ویتامین D (که در گوشت قرمز، جگر، ماهی های چرب، شیر پر چرب، مارگارین، کره و زرده تخم مرغ یافت می شود و نیز به وسیله تابش آفتاب به پوست تولید می شود)، ورزش های تحمل وزن (مثل 20 تا 30 دقیقه پیاده روی سریع، 2 یا 3 بار در هفته)، عدم استعمال دخانیات و الکل، استفاده از داروهای تعدیل کننده انتخابی گیرنده استروژن و بیسفوسفونات ها نیز برای پیشگیری از پوکی استخوان مفید است.
منبع: بیماری ها و بهداشت خانم ها - دکتر علیرضا منجمی











دیدگاه