سندرم استیونز–جانسون یک بیماری نادر در پوست و مخاط بدن است که بر اثر عفونت یا داروهای آلرژیزا ایجاد میشود.
سندرم استیونز–جانسون
سندرم استیونز–جانسون یک اختلال نادر و در عین حال جدی در پوست و غشای مخاطی است. این بیماری معمولاً یک واکنش دارویی است که با علائم شبه آنفولانزا آغاز میشود و بعد از آن جوشها و تاولهای دردناکی روی پوست ظاهر میشود. سپس لایه بالایی پوست مرده، ریخته و بعد از چندین روز پوست التیام پیدا میکند.
سندرم استیونز–جانسون یک عارضه اورژانسی است که معمولاً به بستری شدن در بیمارستان نیاز دارد. درمان این بیماری روی از بین بردن علت، مراقبت از زخم، کنترل درد و کم کردن مشکلات از جمله رشد دوباره پوست تمرکز دارد. درمان این عارضه هفتهها و یا ماهها طول میکشد.
یک نوع بسیار جدیتر این عارضه نکرولیز اپیدرمال سمی نام دارد. این عارضه بیشتر از ۳۰ درصد سطح پوست را در برگرفته و آسیب بسیار زیادی به غشای مخاطی وارد میکند. اگر عارضه به دلیل مصرف دارو ایجاد شده باشد، فرد باید به صورت موقت مصرف آن دارو و دیگر داروهای مشابه آن را متوقف کند.
علائم و نشانههای سندرم استیونز–جانسون
یک تا سه روز قبل از ظاهر شدن دانههای پوستی، علائم اولیه سندرم استیونز–جانسون خود را نشان میدهند. این علائم عبارتند از:
• تب
• درد دهان و گلو
• خستگی
• سوزش چشمها
هر چهقدر عارضه پیشرفت میکند، علائم و نشانههای دیگری ظاهر میشود که شامل:
• درد غیر منتظره و گسترده در پوست
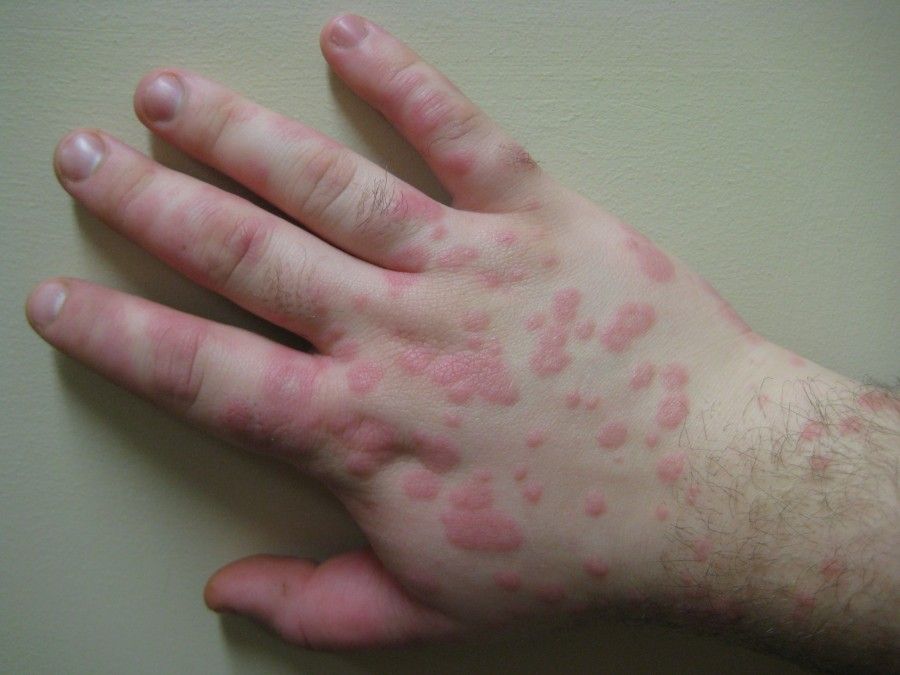
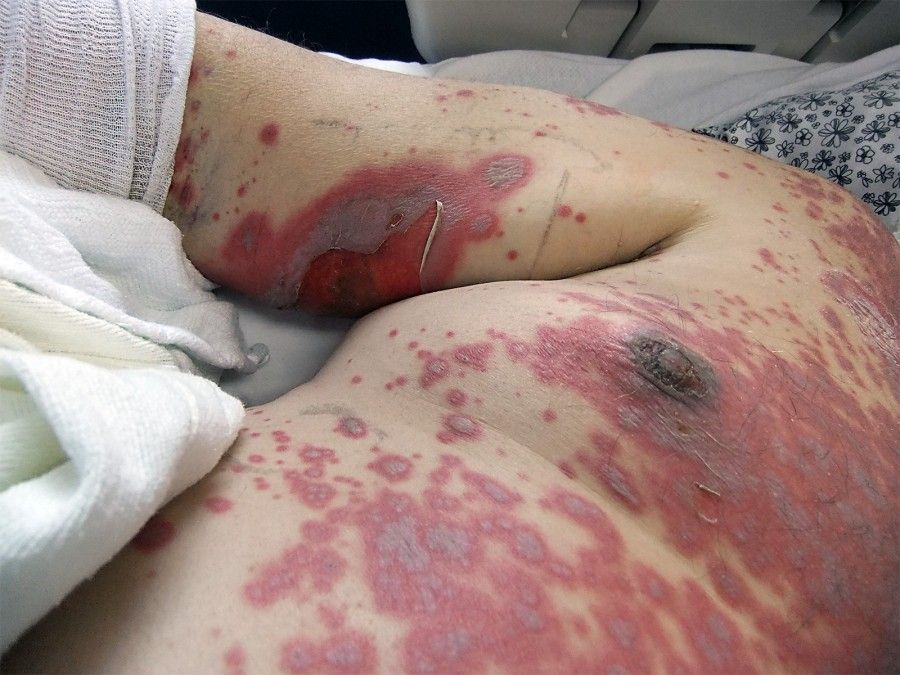
• یک دانه پوستی قرمز یا بنفش رنگ که گسترده میشود
• تاولهایی روی پوست و غشای مخاطی دهان، بینی، گوش و نواحی تناسلی
• پوست انداختن روزها بعد از تشکیل تاول
علت سندرم استیونز–جانسون
سندرم استیونز–جانسون یک واکنش نادر و غیرقابل پیش بینی است. ممکن است پزشک نتواند علت دقیق آن را تشخیص دهد، اما معمولاً این بیماری توسط یک دارو یا عفونت ایجاد می شود. واکنش به دارو ممکن است هنگام استفاده از آن یا دو هفته پس از قطع مصرف آن شروع شود.
داروهایی که می توانند باعث سندرم استیونز–جانسون شوند عبارتند از:
• داروهای خاصی مانند لاموتریژین، کاربامازپین، آلوپورینول، آنتی بیوتیک های سولفونامید و نویراپین است.
• داروهای ضد نقرس، مانند آلوپورینول
• داروهایی مورد استفاده در پرتو درمانی داروهای درمان تشنج و بیماری روانی
• داروهای ضد درد مانند استامینوفن (تیلنول)، ایبوپروفن (Advil ، Motrin IB) و ناپروکسن سدیم (Aleve)
• داروهایی برای مقابله با عفونت، مانند پنی سیلین
عفونت هایی که می توانند باعث سندرم استیونز–جانسون شوند عبارتند از:
• ویروس تبخال (تبخال یا هرپس زوستر)
• ذات الریه
• اچ آی وی
• هپاتیت A
• عفونت هایی مانند مایکوپلاسما پنومونیه و سیتومگالوویروس
عوامل خطر سندرم استیونز-جانسون
عواملی که خطر ابتلا به سندرم استیونز–جانسون را افزایش می دهد، عبارتند از:
• عفونت HIV
در بین مبتلایان به HIV، شیوع سندرم استیون- جانسون تقریباً 100 برابر بیشتر از جمعیت عمومی است.
• سیستم ایمنی ضعیف
اگر سیستم دفاعی بدن شما ضعیف باشد، ممکن است خطر ابتلا به سندرم استیونز- جانسون افزایش یابد. سیستم ایمنی بدن شما می تواند تحت تأثیر پیوند اعضاء، HIV / AIDS و بیماری های خود ایمنی ضعیف شود.
• سابقه سندرم استیونز-جانسون
اگر بیماری شما ناشی از مصرف دارو باشد، در صورت استفاده مجدد از دارو احتمال دارد بیماری برگردد.
• سابقه خانوادگی سندرم استیونز-جانسون
اگر یکی از اعضای خانواده نسبی شما مبتلا به سندرم استیونز- جانسون یا بیماری مرتبط با آن به نام نکرولیز اپیدرمی سمی باشد، ممکن است شما مستعد به ابتلا به بیماری باشید.
• ژن HLA- B 1502
اگر ژنی به نام HLA- B 1502 دارید و داروهای خاصی را برای تشنج، نقرس یا بیماری روانی مصرف می کنید، احتمال ابتلا شما به سندرم استیون- جانسون زیاد می باشد
عوارض سندرم استیونز–جانسون
عوارض سندرم استیونز–جانسون شامل موارد زیر است:
• عفونت ثانویه پوست (سلولیت): سلولیت می تواند منجر به عوارض خطرناکی از جمله سپسیس شود.
• عفونت خون (سپسیس): سپسیس هنگامی رخ می دهد که باکتری های ناشی از یک عفونت وارد جریان خون شده و در بدن پخش می شود. سپسیس یک وضعیت به سرعت در حال پیشرفت و تهدیدکننده زندگی است که می تواند باعث شوک و نارسایی اعضای بدن شود.
• مشکلات چشم: بثورات ناشی از سندرم استیون-جانسون می تواند منجر به التهاب در چشم شود. در موارد خفیف ، این ممکن است باعث سوزش و خشکی چشم شود. در موارد شدید ، می تواند منجر به آسیب دیدگی و زخم گسترده بافت شود که منجر به اختلال در بینایی و به ندرت کوری می شود.
• درگیری ریه: این بیماری ممکن است منجر به نارسایی حاد تنفسی شود.
• آسیب دائمی پوست: ماندگاری مشکلات پوستی ممکن است باعث ریزش موها شود و ممکن است ناخنها به طور طبیعی رشد نکند.
نحوه تشخیص سندرم استیونز–جانسون
تست ها و رویه های مورد استفاده برای تشخیص سندرم استیونز–جانسون عبارتند از:
• تست فیزیکی
پزشکان اغلب می توانند سندروم استیونس را براساس سوابق پزشکی و تست فیزیکی تشخیص دهند.
• نمونه برداری پوستی
برای تایید تشخیص و رد سایر علل ممکن, پزشک ممکن است نمونه از پوست برای تست آزمایشگاهی (بیوپسی) انجام دهد.
• فرهنگ
فرهنک برای پوست یا خوراکی یا فرهنگ نواحی دیگر ممکن است برای تایید یا رد عفونت انجام شود.
• تصویربرداری
بسته به علائم شما, پزشک ممکن است برای بررسی ذات الریه تست اشعه ایکس تجویز کند.
• آزمایش خون
از این روش برای تایید عفونت یا دیگر دلایل احتمالی استفاده می شود.
راه های درمان سندرم استیونز–جانسون
درمان این عارضه مستلزم بستری شدن در بخش مراقبتهای ویژه و یا بخش سوختگی است.
• قطع مصرف داروهای غیر ضروری
اولین و مهمترین گام در درمان این بیماری قطع مصرف داروهایی است که ممکن است باعث ایجاد این مشکل شده باشند. از آنجایی که تشخیص اینکه کدام دارو به صورت خاص منجر به ایجاد مشکل شده است سخت و دشوار است، پزشک توصیه میکند که مصرف همه داروهای غیر ضروری متوقف شود.
• خدمات حمایتی
خدمات حمایتی که در حین بستری بودن در بیمارستان دریافت میکنید، شامل:
جایگزینی مایعات و مواد مغذی: از آنجایی که از دست دادن پوست باعث از دست دادن آب زیادی در بدن میشود، جایگزینی مایعات از دست رفته بخش بسیار مهمی از فرایند درمان است. آب و مواد مغذی در زمان بستری بودن فرد در بیمارستان از طریق لولهای (nasogastric tube) که وارد بینی شده و از آن طریق به سمت معده میرود، انجام میشود
مراقبت از زخم: کمپرسهای خنک و مرطوب به آرام شدن تاولها و در نهایت فرایند درمان کمک میکند. تیم پزشکی به آرامی پوست مرده را برداشته و روی بخش آسیب دیده وازلین و یا پمادهای درمانی خواهند زد.
مراقبت از چشم: در زمان بستری فرد در بیمارستان یک چشم پزشک هم به دقت وضعیت سلامتی بیمار را زیر نظر خواهد داشت.
داروهای مورد استفاده برای درمان سندرم استیونز–جانسون
داروهای مورد استفاده برای درمان این عارضه عبارتند از:
• داروهای مسکن برای برطرف کردن احساس ناراحتی
• داروهای برای کاهش التهاب چشمها و غشای مخاطی (استروئیدهای موضعی)
• آنتی بیوتیکهایی برای کنترل عفونت در صورت نیاز
• بسته به شدت، دیگر داروهای سیستماتیک که باید درنظر گرفته شوند، شامل: کورتیکواستروئیدهای خوراکی و ایمونوگلوبولین درون وریدی است. تحقیقات نشان میدهد که داروهای سیکلوسپورین (cyclosporine) و اتانرسپت (etanercept) در درمان این بیماری بسیار موثر هستند.
اگر عوامل زمینهای خاصی که منجر به بروز این عارضه میشوند، بهبود پیدا کرده و واکنش پوستی متوقف شود، پوست جدید ممکن است بعد از چند روز دوباره شروع به رشد کند. در موارد شدیدتر ریکاوری کامل ممکن است تا چندین ماه ادامه داشته باشد.
سبک زندگی و درمانهای خانگی برای سندرم استیونز–جانسون
در صورت داشتن علائم سندرم استیونز–جانسون از موارد زیر اطمینان حاصل کنید:
• آگاهی در مورد علت بروز واکنش: اگر بیماری به دلیل مصرف دارو ایجاد شده باشد، نام دارو و داروهای مشابه آن را به خاطر بسپارید.
• مطلع کردن پزشک: به پزشکان خود بگویید که سابقه ابتلا به سندروم استیون – جانسون را دارید. اگر علائم شما به دلیل مصرف دارو ایجاد شده باشد، نام دارو را به پزشک خود اطلاع دهید.
• یک دستبند و یا گردنبند حاوی اطلاعات پزشکی همیشه به همراه داشته باشید: در مورد بیماری خود و عوامل موثر در بروز آن اطلاعات کسب کرده و سپس آن اطلاعات را در گردنبند و یا دستبند خود بگنجانید و آن را هم همیشه به همراه داشته باشید.











دیدگاه