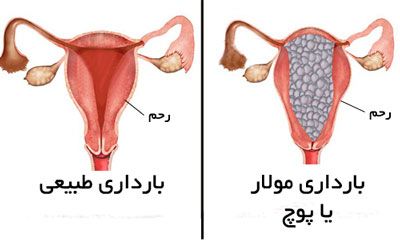
حاملگی مولار چیست؟
حاملگی مولار که به مول هیداتی فرم یا بچه خواره نیز معروف است یک عارضه نادر از بارداری می باشد که با رشد غیرطبیعی تروفوبلاست ها مشخص می شود. تروفوبلاست ها، سلول هایی هستند که به طور معمول وارد جفت می شوند. بارداری مولی هنگامی رخ می دهد که جفت به طور طبیعی رشد نمی کند و در عوض، توموری در رحم شکل می گیرد که باعث می شود جفت به کیسه های پر از مایع و یا کیست تبدیل شود.
این نوع بارداری که بارداری پوچ هم نامیده می شود دوام ندارد زیرا جفت به طور طبیعی نمی تواند نوزاد را تغذیه یا بزرگ کند. توده ای از سلول های غیرطبیعی به جای جنین سالم در رحم رشد می کند.
بارداری مولار در اثر تخمک بارور غیر طبیعی ایجاد می شود. سلول های انسانی به طور معمول حاوی 23 جفت کروموزوم هستند. در لقاح برای تشکیل جنین، ترکیب یک کروموزوم در هر جفت از طرف پدر و دیگری از طرف مادر لازم و ضروری می باشد. در یک بارداری مولی کامل، یک تخمک خالی توسط یک یا دو اسپرم بارور می شود و تمام مواد ژنتیکی از طرف پدر تامین می شود. در این شرایط، کروموزوم های موجود در تخم مادر از بین می روند یا غیرفعال شده و کروموزوم های پدر کپی می شوند.
در یک حاملگی جزئی یا ناقص مولی، تعداد کروموزوم های مادر طبیعی ولی کروموزوم های پدر دو برابر خواهند شد. در نتیجه، جنین به جای 46 کروموزوم 69 کروموزوم دارد. این بیشتر در مواردی اتفاق می افتد که دو اسپرم، یک تخمک را بارور می کنند و در نتیجه دو نسخه از مواد ژنتیکی پدر در جنین وجود دارند.
انواع حاملگی مولار
- در حاملگی مولار کامل، رویان یا بافت طبیعی جفت وجود ندارد. این مورد زمانی اتفاق میافتد که اسپرم تخمک خالی را بارور میکند و به دلیل پوچ بودن تخمک جنینی تشکیل نمیشود.
- در حاملگی مولار نسبی یک رویان غیرطبیعی و کمی بافت طبیعی جفت وجود دارد. رویان شروع به رشد میکند اما به دلیل ناقص بودن توانایی زنده بودن نخواهد داشت.
حاملگی مولار میتواند با عوارض جدی همراه باشد (نوعی از سرطان نادر) که نیازمند درمان سریع میباشد.
علایم حاملگی مولار
حاملگی مولار در ابتدا ممکن است مانند حاملگی طبیعی به نظر برسد، اما اکثر حاملگیهای مولار علایم و نشانههایی دارند:
- خونریزی واژینال قرمز روشن یا قهوهای تیره در سهماههی اول بارداری
- تهوع و استفراغ شدید
- گاهی اوقات دفع کیست خوشهانگوری از واژن
- به ندرت فشار یا درد لگنی
- افزایش سطح هورمون بارداری (HCG)
با مشاهدهی هر یک از علایم ذکر شده فرد سریعاً باید به بیمارستان مراجعه کند.
سایر علایم شامل:
- رشد سریع رحمی (رحم نسبت به سن حاملگی بسیار بزرگ است)
- فشار خون بالا
- پره اکلامپسی (مسمومیت بارداری که فشارخون بالا به همراه دفع پروتئین در ادرار پس از هفته 20 بارداری)
- کمخونی
- پرکاری تیروئید (هایپرتیروئیدیسم)
علت حاملگی مولار
اختلالات کروموزومی یکی از علل اصلی حاملگی پوچ است. در حاملگی مولار کامل، یک تخمک خالی با دو اسپرم لقاح پیدا می کند. در نتیجه دو نسخه از ژنهای پدر وجود دارد ولی هیچ نسخه ای از ژنهای مادر نیست. یا ممکن است لقاح تخمک با دو اسپرم انجام شود اما بعد از مدتی کروموزوم های مادر غیر فعال شده و یا از بین می روند. در این حالت فقط کروموزوم های پدر تکثیر می شوند. این نوع مولار، مولار ناقص نامیده می شود. همچنین عواملی مثل:
- سن: احتمال حاملگی مولار در زنان زیر 20 و بیش از 40 سال بیشتر از سنین دیگر است. همچنین بالا بودن سن پدر نیز می تواند باعث بچه خوره یا حاملگی مولار شود.
- پایین بودن کیفیت پایین تخمک یا اسپرم
- عدم تعادل هورمونی
- جهش ژنتیکی
- مصرف دخانیات
- کمبود ویتامین آ و ترکیبات حاوی بتاکاروتن
- سابقه سقط جنین
- مصرف قرص های پیشگیری از بارداری به مدت طولانی
از دیگر دلایل بارداری مولار در زنان هستند. حاملگی مولار قبلی نیز می تواند علت بارداری های پوچ بعدی باشد.
تشخیص حاملگی مولار
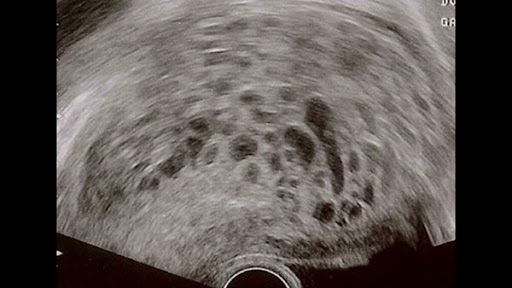
زنانی که لکه بینی آنها ادامه دارد و یا علائم غیر عادی مشاهده می کنند باید هر چه سریعتر به پزشک مراجعه کنند تا نوع بارداری آنها مشخص شود. در هفته هفتم بارداری، حاملگی پوچ به کمک سونوگرافی واژینال قابل تشخیص است. در صورت بارداری مولار، تصاویر سونوگرافی یک کیسه خالی بدون جنین و مایع آمنیوتیک را نشان می دهند. همچنین برای تشخیص بارداری مولار پزشکان از روشهای زیر استفاده می کنند:
- تست هورمون بارداری: اگر سطح هورمون جفت HCG بالا باشد، این به معنای بارداری است در غیر اینصورت بارداری مولار خواهد بود.
- آزمایش خون
- آزمایش ژنتیک
- معاینه لگنی
بعد از تشخیص حاملگی مولار، پزشک اقدام به درمان مادر خواهد کرد. عدم درمان بعد از بارداری مولار می تواند خطراتی را به دنبال داشته باشد.
درمان حاملگی مولار
در صورت تشخیص بارداری مولار، بافت باید سریعتر خارج شود. برای خارج کردن بافت غیرطبیعی نیاز به انجام عمل کورتاژ (d&c) است. این عمل ممکن است با بیهوشی عمومی، بیحسی موضعی یا تزریق وریدی آرامبخش انجام شود.
در عمل کورتاژ، پزشک بعد از ضدعفونی کردن دهانۀ رحم و واژن، دهانۀ رحم را به کمک ابزار باز میکند و سپس با وارد کردن لولۀ پلاستیکی ساکشن یا مکنده به داخل رحم، بافت غیرطبیعی را از رحم خارج میکند. همچنین با استفاده از ابزاری به نام کورِت، باقیمانده بافت را از روی دیوارۀ رحم میتراشد و خارج میکند.
در برخی موارد نادر، ممکن است سلولهای غیرطبیعی بافت مولار در بدن پخش شده باشند. در چنین حالتی احتمال درگیر شدن ریهها بیشتر از سایر اندامها خواهد بود. به همین دلیل، پزشک ممکن است با تصویربرداری از قفسۀ سینه توسط اشعۀ ایکس، از انتشار پیدا نکردن سلولها اطمینان پیدا کند. پزشک معمولاً پس از آن، هر هفته سطح هورمون hcg را در شما بررسی میکند تا از کاهش آن اطمینان پیدا کند که این امر به معنای باقی نماندن هیچ بافتی از مولار در بدن شماست. پس از چند هفته، سطح این هورمون به صفر خواهد رسید.
بعد از آن نیز برای کنترل خطر بازگشت احتمالی سلولهای مولار، ممکن است تا یک سال، هر ماه یا هر دو ماه نیاز به بررسی مجدد سطح هورمون hcg باشد. از آنجا که زنان بالای ۴۰ سال که بارداری مولار کامل دارند، بیشتر در معرض خطر بازگشت سلولهای مولار هستند، اگر قصد بارداری مجدد نداشته باشند، پزشک عمل برداشتن رحم یا هیسترکتومی را به جای کورتاژ توصیه میکند. با انجام عمل هیسترکتومی خطر بازگشت سلولها بسیار کم میشود.
اقدام برای بارداری مجدد پس از حاملگی مولار
زمان قطعی انتظار برای بارداری مجدد با تشخیص پزشک است، اما در صورت درمان بارداری مولار، برای بارداری مجدد باید مدتزمانی نزدیک به یک سال صبر کنید تا سطح هورمون hcg در شما به صفر برسد. اگر پیش از این زمان دوباره باردار شوید، سطح هورمون بالا میرود و تشخیص بازگشت یا بازنگشتن بافت غیرطبیعی مولار برای پزشک غیرممکن میشود.
خبر خوب این است که داشتن یک بارداری مولار بر روی باروری یا باردار شدن به صورت طبیعی تأثیر منفی نخواهد داشت و احتمال عارضههایی مانند مرده به دنیا آمدن نوزاد، نقصهای مادرزادی، زایمان زودرس یا سایر عوارض بارداری را افزایش نمیدهد. در ضمن احتمال داشتن یک بارداری مولار دیگر فقط یک یا ۲ درصد است و در بارداریهای آینده، این مسئله با انجام سونوگرافی در سه ماهۀ اول بارداری بررسی خواهد شد.











دیدگاه