فتق دیسک (herniated disk) که به صورت عمومی به آن بیماری دیسک کمر نیز گفته میشود، به معنای وجود مشکل در دیسکهای بین مهرههایی است که با روی هم قرار گرفتن آنها ستون فقرات تشکیل میشود.
دیسک کمر
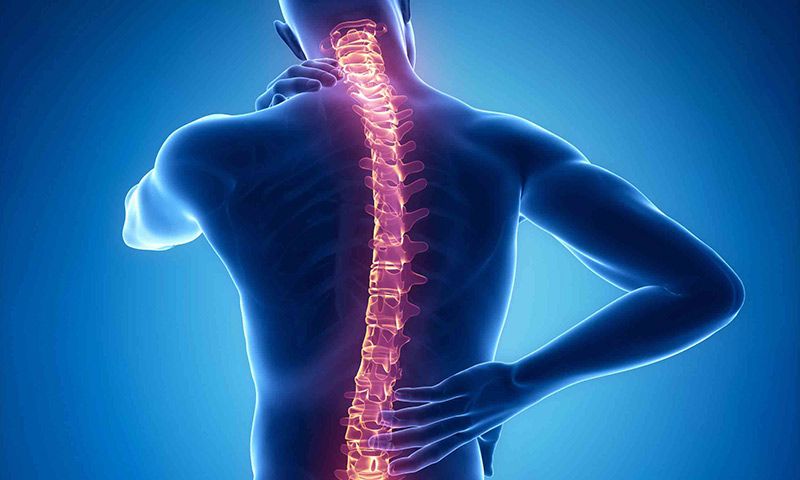
ساختار دیسک ستون فقرات بدن انسان بدین صورت است که مرکز آن نرم و مشابه دونات ژلهای است؛ اما لایه بیرونی آن سفت و محکم است. بیماری دیسک کمر یا فتق دیسک زمانی رخ میدهد که غشاء بیرونی دیسک ضعیف شده باشد یا آسیب ببیند و در اثر آن قسمت درونی که نرم و ژلهای است از قسمت پارگی بیرون بزند.
فتق دیسک، اعصاب مجاور خود را تحریک میکند و باعث به وجود آمدن درد کمر، بیحسی و ضعف در بازوها و پاها میشود. ممکن است بسیاری از افرادی که به این بیماری مبتلا میشوند، علائم ذکر شده را مشاهده نکنند. همچنین بسیاری از افراد مبتلا هم نیاز به عمل جراحی نخواهند داشت.
دیسک کمر خفیف
دیسک کمر خفیف با پارگی آنولار آغاز میشود. در این مرحله دیسک کمر سالم است و فقط یک ترک جزئی در لایه بیرونی سخت وجود دارد. هنگامیکه دیسک کمر شدیدتر میشود فرد به مرحله پرولاپس دیسک واردشده است: در این حالت هسته پالپوس که دیسک بین مهرهای است و از مواد ژلمانند تشکیل شده است از موقعیت طبیعی خود خارج میشود، اما هنوز به لایه بیرونی متصل است. در این شرایط فیزیوتراپی ستون فقرات به کنترل درد دیسکهای کمر خفیف کمک میکند. داروهای ضدالتهاب (NSAIDS) مانند آسپیرین، ایبوپروفن یا ناپروکسن میتوانند برای کنترل درد دیسک کمر خفیف استفاده شوند.
دیسک کمر شدید
بیرونزدگی دیسک مرحله اول دیسک کمر شدید است: در این مرحله هسته نرم در لایه بیرونی سخت، که پوششی قوی است که قسمت خارج از دیسک بین مهره را تشکیل میدهد و از مواد نرم که در مرکز دیسک وجود دارد محافظت میکند، شکسته است. هنگامیکه دیسک کمر شدیدتر میشود، مرحله جداسازی دیسک شروع میشود، در این مرحله مواد داخلی دیسک بین مهرهای (هسته پالپوس) از طریق یک پارگی در دیواره بیرونی دیسک نشت میکنند و از دیسک جدا میشوند. در بیمارانی از درد ناشی از بیماری دیسک کمر شدید رنج میبرند، عمل جراحي لازم است.
دلایل بروز دیسک کمر
اضافه وزن
باعث میشود فشار روی دیسکهای بین مهرهای افزایش یابد.
شغل
مشاغلی که با بلند کردن و حمل اجسام سنگین، نشستنهای طولانی پشت میز، هل دادن و کشیدن اجسام سنگین و به طور کلی فعالیتهایی که با خم شدن و یا چرخشهای تنه همراه هستند، خطر ابتلا به فتق دیسک را افزایش میدهند.
نشستنها و ایستادنهای طولانی مدت
هیچ گاه به مدت طولانی در یک وضعیت نباشید، اگر نشستهاید بلند شده و کمی راه بروید و اگر مدت طولانی سرپا ایستادهاید، بنشینید و کمی استراحت کنید.
سبک زندگی
سبک زندگی شما نیز تأثیر گذار است، سعی کنید ورزش را حتماً در برنامه خود داشته باشد.
ژنتیک
ارثی بودن بیماری، یک از عوامل شایع در فتق دیسک کمر محسوب میشود.
علائم و نشانه های دیسک کمر
بدن انسان ممکن است در هر بخشی از ستون فقرات، از گردن تا پشت کمر دچار بیرونزدگی دیسک کمر یا ضعیف شدن آن شود که همهی ما آنرا با عنوان «دیسک کمر» میشناسیم. ضعف دیسک در قسمت پایینی کمر، معمولا شایعترین نوع دیسک کمر است. همانطور که میدانید؛ ستون فقرات شبکهی پیچیدهای از اعصاب و عروق خونی است که دیسک کمر میتواند فشار زیادی به این اعصاب و عضلات اطراف آن وارد کند.
دیسک کمر معمولا با علایم زیر همراه است:
• درد و بیحسی، اغلب در یک سمت بدن
• دردی که به دست یا پا هم کشیده میشود
• دردی که شبها یا با انجام حرکات خاص شدت میگیرد
• دردی که بعد از نشستن یا بلند شدن بیشتر میشود
• دردی که بعد از پیادهرویهای کوتاه به وجود میآید
• ضعف عضلانی غیرقابل توصیف
• مورمور شدن، درد یا سوزش در مناطق آسیبدیده
• درد در قسمت تحتانی کمر
• از دست دادن کنترل روده و مثانه
میزان درد در افراد مختلف ممکن است متفاوت باشد. اگر چنانچه علایم دیسک کمر شما، خود را با بیحسی یا مورمور شدن نشان داد حتما به پزشک مراجعه کنید زیرا ممکن است این مشکل توانایی شما در کنترل عضلاتتان را مختل کند.
عوارض جانبی دیسک کمر
طناب نخاعی شما تا بخشهای پایینی کانال نخاعی ادامه پیدا نکرده است، بلکه در زیر کمر شما، طناب نخاعی به دستهای از ریشههای عصبی بلند (cauda equina) متصل میشود که شبیه به دم اسب است. فتق دیسک کمر گاهی ممکن است این ریشههای عصبی (cauda equina) را فشرده کند. در این مواقع باید جراحی اورژانسی برای جلوگیری از ضعف یا فلج شدن دائمی، صورت بگیرد.
چنانچه در اثر مشکل دیسک کمر به مشکلات زیر دچار شدهاید، باید به اورژانس مراجعه کنید:
- وخیم تر شدن علائم
- درد، بی حسی و ضعف ممکن است به قدری افزایش یابد که دیگر قادر به انجام فعالیتهای روزمره خود نباشید.
- اختلال در عملکرد رودهها و مثانه
- افرادی که سندرم Cauda Equina دارند ممکن است به بیاختیاری ادرار دچار شوند.
- بی حسی پهلوها
- این عارضه بیحسی میتواند به تدریج روی قسمتهای پهلوها، رانها، کمر، پاها و نواحی اطراف روده گسترش یابد و تاثیر بگذارد.
روشهای تشخیص دیسک کمر
معمولا در معاینات اولیه، پزشک معالج با انجام چند آزمایش فیزیکی، منبع درد و ناراحتی شما را با بررسی عملکرد عصب، عضلات و تست توانایی آنها پیدا میکند. با این کار شما هنگام حرکت بدنتان یا دستزدن به مناطق آسیبدیده، عکسالعمل نشان خواهید داد و محل درد مشخص میشود. از طرفی شرح حال شما و سابقهی دردهایتان هم در تشخیص مشکل، مؤثر خواهد بود.
انواع عکسبرداریهای پزشکی هم میتواند محل درد و ناحیهی آسیبدیده را مشخص کند.
- اشعهی X
- سی تی اسکن
- اسکن MRI
- دیسکوگرام (discogram) (تزریق با فشار مایعی به محل درد بیمار و ثبت هرگونه پاسخ داده شده).
موارد فوق انواع تصویربرداریهایی هستند که به پزشک در تشخیص نوع آسیبدیدگی کمک میکنند. پزشک از برآیند تمام یا بخشی از این روشهای شناسایی محل و نوع درد، میتواند مشکل شما را پیدا کند.
درمان دیسک کمر
درمان دیسک کمر، شامل طیف درمانی شامل کنار آمدن و مدارا کردن با آن در فعالیتهای روزانه تا جراحی دیسک کمر میشود. این درمانها معمولا به میزان ناراحتی فرد بیمار و مقدار خارج شدن دیسک از محل قرارگیری خود و ضعیف شدن آن بستگی دارد.
بسیاری از افراد با توجه به تمرینات ورزشی مختلف و مداوم و تقویت ناحیهی پشت، کمر و عضلات اطراف آن، دردها و آسیبهای ناشی از دیسک کمر را تسکین میدهند. البته فیزیوتراپیست هم میتواند برای انجام تمرینات مخصوص در رفع مشکل، به فرد بیمار کمک کند.
مصرف داروهای مُسکن، بلند نکردن اجسام سنگین و قرار نگرفتن در موقعیتهایی که فرد را دچار درد میکند هم میتوانند کمککننده باشند.
هر چند تکان نخوردن و استراحت دائم برای درد نداشتن ممکن است مفید باشد اما در واقع منجر به ضعیف شدن عضلات و خشکی مفاصل خواهد شد. پس راهحل بهتر این است که فعالیت سبکی مثل پیادهروی را همیشه در نظر داشته باشید.
در صورتی که درد دیسک کمر آنقدر شدید باشد که هیچ کدام از این درمانها جواب ندهد، پزشک احتمالا مجبور به تجویز داروهای قویتری خواهد شد.
• شلکنندههای عضلانی برای رفع اسپاسم و گرفتگی عضلات
• مُسکنهای حاوی مخدر برای تسکین درد
• داروهای مُسکن اعصاب مثل گاباپنتین (gabapentin) یا دولوکستین (duloxetine)
همگی جزو همین موارد هستند.
معمولا اگر درمانها بعد از ۶ هفته جوابگو نباشد پزشک، جراحی را پیشنهاد خواهد کرد. در این نوع جراحی، قسمت آسیبدیده یا بیرونزدهی دیسک را بدون اینکه به کل دیسک آسیبی وارد شود، حذف میکنند تا مشکل برطرف شود که به این نوع عمل جراحی، میکرودیسککتومی (microdiscectomy) گفته میشود.
در بعضی موارد طی جراحی ممکن است دیسک آسیبدیده با نوع مشابه مصنوعی آن یا پروتز دیسک جایگزین شود. امکان دارد دیسک بهطور کامل برداشته شده و مهرهها با هم مرتبط شوند. معمولا این نوع جراحی با لامینکتومی (laminectomy) (برداشتن لامینای مهره و گشاد کردن کانال نخاعی)، اتصال مهرههای پشت و تقویت توانایی ستون فقرات همراه است.
خبر خوب این است که عموما بدن اکثر افراد مبتلا به دیسک کمر به درمانهایی که شامل مدارا کردن با این مشکل و اصلاح فعالیتهای روزانه و تمرینات فیزیوتراپی است، جواب میدهد و بعد از ۶ هفته، درد و ناراحتی فرد بیمار بهتدریج کم شده یا برطرف میشود.
عوارض عمل جراحی ديسک کمر
به دلیل اینکه عمل دیسک کمر دارای عوارض زیادی است معمولا پزشکان متخصص جراحی مغز و اعصاب توصیه میکنند با روشهای غیر از عمل و روشهای کم خطر بیماری را در درمان یا بهبود دهند.
از جمله عوارضی که میشود اشاره کرد موارد زیر است. باید به این نکته هم اشاره کنیم که این عوارض در همه افراد به طور ۱۰۰% مشاهده نمیشود و بستگی به توان بدنی و نوع واکنش بیمار به عمل جراحی دارد.
1. عفونت
اگر زخم به طور کامل تمیز و ضد عفونی نشود ممکن است عفونت به وجود آید.
2. عود بیماری
در حدود ۵ تا ۱۵ درصد پس عمل ممکن است بیماری با پارگی دیسک مجدد عود کند.
3. آمبولی ریه
بر اثر لختگی خون در عروق ریه به وجود میآید.
4. عمل ناموفق
کاهش پیدا نکردن علائم بیماری در پا و عدم کاهش درد در ناحیه کمر.
5. آسیب به عصب
درد مضاعف در قسمت کمر و پاها حتی بیشتر از زمان قبل از عمل
6. بی حس شدن
شکایت از بیحسیهای پی در پی در قسمت کمر.
7. سردرد بیوقفه
این مورد بر اثر نشت مایع مغزی نخاعی به وجود میآید.
8. مشکلات مجاری ادراری
مشکلات تکرر ادرار و یا احتباس ادرار ممکن است به وجود بیاید اما به مرور این مشکلات رفع میشود.
9. مشکل در اجابت مزاج
امکان یبوست و حتی بی اختیاری در دفع مدفوع وجود دارد.
مواد مفید برای دیسک کمر
تغذیه نقش مهم و مستقیمی در سلامت ستون فقرات دارد و در بهبود دیسک ها و اختلالات سطوح مفاصل ستون فقرات نقش بسیار مهمی دارد.
1. گلوکوزامین: این ماده به طور طبیعی در بدن یافت می شود و برای نگهداری و تعمیر کلاژن (ماده اصلی سازنده دیسک ها) ضروری است. بدن از گلوکوزامین سولفات برای تشکیل مواد شیمیایی استفاده می کند که نیاز به تعمیرغضروف، تاندون ها و رباط ها و مایع سینوویال دارد (مایع طبیعی که مفاصل نخاعی را می پوشاند). کلاژن به حفظ و نگهداری غضروف مفصل نخاعی کمک می کند.
2. آنتی اکسیدان ها: مانند زردچوبه - جلوی تخریب کلاژن را می گیرند.
3. اسیدهای چرب حاوی امگا ۳: دارای خواص تشکیل کلاژن هستند و بدن از آنها برای تعمیر و جلوگیری از آسیب به غضروف و دیسک ها استفاده میکند .
4. غذاهای غنی از گوگرد: این مواد باعث افزایش تولید پروتئین و کلاژن می شوند.
5. سویا: اعتقاد بر این است که سویا حاوی Genistein و ایزوفلاون است. این ماده مسئول تولید کلاژن است و همچنین مهار کردن آنزیم های است که باعث شکستن شدن مولکول های کلاژن میشوند . محصولات سویاشامل شیر سویا، پنیر سویا می باشد .
6. فیبر ها: این مواد به هضم غذا و جلو گیری از نفخ شکم کمک می کنند و به طور غیر مستقیم باعث جلو گیری از افزایش قوس کمر می شوند.
7. محصولات دریایی: مانند صدف ، خرچنگ، میگو
8. ماهی ها، ساردین، ماهی قزل آلا، ماهی تون.
9. سبزیجات تیره مانند kale (یک نوع کلم)، اسفناج، collard (نوعی کلم)، آسپاراگوس یا مارچوبه.
10. میوه ها و سبزیجات قرمز رنگ : فلفل قرمز، چغندر، گوجه فرنگی ، blueberry, blackberry و انگور قرمز
11. پیاز و سیب های قرمز (که حاوی یک ماده به نام Quercitin می باشند که دارای خواص ضد التهابی طبیعی است.)
12. زیتون های سیاه
13. روغن زیتون
14. انواع لوبیا
15. آب: مهمترین ماده در ترمیم دیسک و جلوگیری از ترک های بیشتر در حلقه دیسک آب است . بنابرین آب زیاد و تدریجی و جرعه جرعه بنوشید و همبشه خود را کاملاً هیدراته نگه دارید. در حالت ایده آل ، روزانه 8 فنجان آب بنوشید.
16. شیر ، پنیر ماست کم چرب
17. انجیر
18. زردآلو
19. آوکادو
20. خشکبار مانند بادام فندوق گردو کنجد
21. کلسیم و منیزیوم این مواد باعث داشتن استخوان های قوی می شوند.
اغلب مکمل هایی که در درمان کمر درد توصیه می شوند حاوی موادی هستند که در بالا نام برده شد.











دیدگاه